هيستروسکوپي یک روش تشخیصی و درمانی بیماری های زنان به بررسی داخل رحم با استفاده از آندوسکوپ برای بزرگ نمایی است. این پروسه عمل جراحی سرپایی است که نیاز به بی حسی موضعی دارد. پس از بیهوشی متخصص زنان با لوله انعطاف پذیر در رحم با گاز دی اکسید کربن و یا محلول سالین مایعی که به دیواره رحم فشار می آورد را بررسی می کند. برای کسب اطلاعات بیشتر با ما در ادامه این مقاله از سایت دکتر مژگان دادگر بهترین متخصص زنان و زایمان تهران همراه باشید.

هيستروسکوپی در چه مواردی استفاده می شود؟
هيستروسکوپي عبارتی است که از دو کلمه هیسترو به معنی رحم و سکوپی به نام دیدن تشکیل شده است و نوعی عمل جراحی است که در طیآن یک تسلکوپ را وارد رحم کرده و جدار داخلی رحم را به وسیله آن بررسی میکنند. بدین روش میتوان شرایط غیرطبیعی رحم را تشخیص داد که شامل:
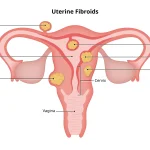
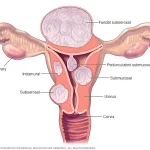
۱ـ میومهای زیرمخاطی (داخل رحم)
۲ـ چسبندگی دیوارههای رحم به هم
۳ـ پولیپ ها
۴ـ دیواره داخل رحمی و یا دیگر ناهنجاریهای مادرزادی رحم.
پس میتوان نتیجه گرفت که این روش یک وسیله مهم در بررسی ناباروری است. البته ناگفته نماند که هيستروسکوپي امکان بررسی قسمت داخلی رحم را برای جراح فراهم میآورد. پزشک بطور سیستماتیک پوشش داخل دهانه رحم ، پوشش داخلی رحم و سوراخ داخلی لوله های رحمی یعنی جایی که به رحم متّصل می شوند را بررسی می کند. برخی از جراحان پس از اتمام این روش یک نمونه کورتاژ (خراشیدن قسمت داخلی حفره رحم) بدست آورده و آن را جهت بررسی پاتولوژیکی ارسال میکند.
اگر قبل از هیستروسکوپی، هیستروسالپنگوگرافی انجام شود میتواند اطلاعات مفیدی را در مورد حفره رحم در اختیار جراح قرار دهد که در حین عمل جراحی به او کمک کند. هيستروسکوپي تشخیصی را میتوان در کلینیکهای سرپایی روزانه تحت شرایط بیهوشی عمومی یا موضعی انجام داد که حدود ۳۰ دقیقه وقت برای انجام آن لازم خواهد بود.
نحوه انجام پروسه
اولین قدم در هيستروسکوپي باز کردن دهانه رحم به کمک یکسری از وسایل گشاد کننده است. پس از باز شدن مجرای دهانه رحم هيستروسکوپ را که به صورت یک تلسکوپ نورانی است از دهانه رحم عبور داده و در قسمت تحتانی رحم قرار می دهند. سپس یک مایع شفاف مثل هیسکون یا گلیسین یا گاز دی اکسید کربن را به کمک وسیله مخصوص به داخل رحم تزریق می کنند. این مایع یا گاز حفره رحم را متسع کرده ، خون و ذرات اضافی را دور کرده و این امکان را برای پزشک فراهم می آورد تا مستقیماً ساختمان داخلی رحم را مشاهده نماید.
هيستروسکوپي جراحی
این تکنیک نیز تا حد بسیار زیادی گسترش یافته است. به کمک هيستروسکوپي جراحی می توانیم موارد غیر طبیعی را که در ضمن هیستروسکوپی تشخیصی با آن مواجه می شویم درمان کنیم. اصول انجام این جراحی هم شباهت کامل به هيستروسکوپي تشخیصی دارد با این تفاوت که وسایل مورد نیاز جراحی مثل قیچی ها ، گیره های بیوپسی ، وسایل الکتروکوتر و گیره های مختلف را بایستی از طریق کانال هيستروسکوپ جراحی وارد رحم کرد. میوم های داخل رحمی ، چسبندگیها و پولیپ ها را می توان از داخل رحم در آورد. اختلالات مادرزادی از قبیل دیواره رحم را میتوان به کمک هيستروسکوپ درمان نمود.
یکی از روشهای بسیار جدید و جالب درمان انسداد قسمت ابتدایی لوله (انسداد گوشه رحم یعنی جایی که لوله رحم به رحم متصل میشود) به طریقه کانولاسیون با هيستروسکوپي لوله است. مطالعات مختلف نشان داده که این نوع از انسداد بعلت ذرات مخاطی و مواد زائدی است که باعث انسداد قسمت ابتدایی لوله که مثل مو نازک است میشود. در حالحاضر امکان فرستادن یک سیم بسیار نازک از طریق هيستروسکوپ به داخل لوله و جابجا نمودن لخته یا مواد زائد و باز کردن لولهها و در نتیجه برگرداندن لوله به حالت طبیعی خود با روشی که کمترین آسیب را وارد میکند وجود دارد.
یکی از دیگر پیشرفت های چشمگیری که انجام گرفته است فالوپوسکوپی است. در فالوپوسکوپی یک تلسکوپ خیلی نازک قابل انعطاف را از طریق هيستروسکوپ وارد لوله رحمی کرده و سرتاسر قسمت داخلی لوله را نگاه می کنند.
بعد از انجام این روش بیمار چه احساسی دارد ؟
پس از اتمام هيستروسکوپي بیماران دچار یکسری دردهای شکمی مشابه دردهای دوران قاعدگی می شوند و همچنین تا چند روز دچار لکهبینی خواهند بود. بیمار می تواند در عرض ۱ یا ۲ روز پس از عمل فعالیت های عادی خود را از سر گیرد. از فعالیت جنسی بایستی برای چند روز (حداقل مدتی که خونریزی ادامه دارد) پرهیز شود.
عوارض جانبی روش هیستروسکوپی
بندرت ممکن است عوارضی بدنبال این روش بوجود آید. دربرخی موارد، ممکن است لوله فالوپ و رحم دچار عفونت شود. گاهی اوقات یک سوراخ کوچک در دیواره رحم بوجود می آید که اهمیت زیادی ندارد چون بطور خود به خودی بسته می شود. بهتر است در هنگام اعمال بزرگتر هيستروسکوپي به منظور کاهش احتمال سوراخ شدن رحم، لاپاراسکوپی هم همزمان انجام شود تا جراح قادر باشد علاوه بر دیدن داخل رحم بر محیط خارجی آن هم احاطه داشته باشد. از دیگر عوارض احتمالی میتوان به واکنشهای آلرژی و یا خونریزی اشاره نمود.
موارد مورد استفاده از هيستروسکوپي
هيستروسکوپي ، هسیتروسالپنگوگرافی و سونوگرافی واژینال سهعمل مکمل هم هستند که بواسطه آنها میتوان از شرایط داخلی حفره رحم اطلاع کسب کرد. پولیپ، دیواره رحم و چسبندگیها بصورت «نقصدر پر شدگی» در HSG نمایان میگردند. پس بایستی تکنیک رادیولوژی خیلی دقیق باشد. سونوگرافی واژینال یکی از روشهای بسیار مفید در تشخیص میومهای زیرمخاطی است زیرا این ضایعه ممکن است در ضمن این روش یا HSG از نظر مخفی بماند. البته هيستروسکوپي روش بسیار خوبی است که امکان درمان عارضه در همان زمان را به جراح میدهد.
پولیپ
پولیپ اندومتریا رحم نرم بوده و همانند یک زائده انگشتی رشد می کند که در لایه داخلی رحم یا همان اندومتر رشد می کند. آنها به علت رشد بیش از حد سلول های اندومتر ایجاد شده و وابسته به هورمون هستند و هرچه استروژن بیشتر باشد بزرگتر خواهد شد. می توان این پولیپ ها را در سونوگرافی پیدا کرد و به خصوص اگر در میانه سیکل که استروژن در حداکثر مقدار خود است انجام شود ، ولی اگر در زمان مناسب انجام نشود تشخیص داده نخواهد شد. پولیپ ها غیر شایع بوده ولی می تواند در ناباروری موثر باشد و به راحتی با هيستروسکوپي خارج می گردد.
میوم رحمی
در حالی که شایع ترین مشکل رحم وجود یک میوم در رحم است ، بندرت موجب نازائی می شود و معمولاً یک یافته تصادفی با اهمیت کم است. میوم ها از تومور های عضلانی ساده هستند که از دیواره رحم منشا گرفته و می توانند منفرد یا متعدد باشند. تقریباً ۲۵% زنان بالای ۳۵ سال میوم رحمی دارند. اغلب میوم ها در داخل دیواره رحم (اینترامورال) رشد کرده یا بسمت خارجی دیواره رحم برجسته می گردند (ساب سروزال) و تاثیری در باروری و حاملگی ندارند. در واقع برداشتن این میوم ها ضرورت نداشته و مشکلات بیشتری از جمله چسبندگی یا بسته شدن لوله ها خواهد شد. میوم های خیلی بزرگ نیاز به جراحی و برداشتن دارند که این عمل در حین عمل میومکتومی انجام می شود. میومکتومی می تواند از طریق لاپاراسکوپی یا جراحی باز انجام شود. میوم هایی که بداخل رحم و اندومتر برجسته می شوند (ساب موکوزال) می نامند و معمولاً این نوع با تداخل در محل لانه گزینی جفت منجر به نازائی و سقط می گردد که در این صورت می توان میوم را از طریق هيستروسکوپي خارج کرد. در مواقعی که میوم خیلی بزرگ است و درآوردن آن ممکن است با خونریزی فراوان یا حتی گاهی منجر به خروج رحم گردد قبل از اقدام به جراحی از تزریق داروی آگونیست GnRH به نام دکاپپتیل یا دیفرلین استفاده می شود. معمولاً با توجه به احتمال رشد میوم به بیماران توصیه می شود که هر چه سریع تر پس از عمل جراحی باردار شوند.
هرچند میوم در طی بارداری بزرگ می شود ولی ممکن است حاملگی بدون هیچ عارضه ای به پایان برسد. در موارد نادر ، پس از عمل میومکتومی احتمال پارگی رحم در طی بارداری یا زایمان وجود دارد و این عارضه منجر به از دسترفتن زیاد خون ، از دست رفتن جنین و حتی مرگ مادر شود. به دلایل فوق توصیه می شود که در شرایط زیر سزارین انجام شود :
۱) زمانی که میومکتومی باعث باز شدن تمام لایههای رحمی شده و یا میومهای متعدد عمقی وجود داشته است.
۲) هنگامی که ترمیم محل میوم بخوبی انجام نشده است.
رحم معمولاً در طی بررسی ناباروری فراموش می شود. هيستروسکوپي ، هیستروسالپنگوگرافی و سونوگرافی واژینال برای ارزیابی حفره رحم زنان نابارور بکار می رود. هیستروسالپنگوگرافی وسیله خوبی برای پولیپ ها ، چسبندگی ها و دیواره رحمی می شود که نمای “نقص پر شدگی” را در کلیشه رادیولوژی نمایان می سازد. سونوگرافی واژینال یک روش بسیار خوب در تشخیص میوم های ساب موکوزال یا پولیپ است که می تواند در هيستروسکوپي و هیستروسالپنگوگرافی شده است. البته ، مزیت مهم این روش رفع مشکل است.
روش های جدیدتری نیز برای بررسی اندومتر وجود دارد زیرا اندومتر نقش بسیار مهمی را در لانه گزینی جنین دارد و این فرایند بسیار پیچیده می باشد. جنین به اندومتر چسبیده و بداخل آن نفوذ می کند. اندومتر طبیعی شامل پروتئین سلول های چسبنده بنام اینتگرین است که امبریو را به رحم می چسباند. مطالعات نشان داده است که در برخی از زنان اندومتر نمی تواند به خوبی اینتگرین ترشح کند و مانع رشد جنین می شود و پذیرش اندومتر را کم می کند. نمونه برداری اندومتر در یک روز خاص از سیکل فاعدگی در زنان نابارور بخصوص در افرادی که چند بار IVF ناموفق داشتهاند ، توصیه می شود.